
「幽門螺旋桿菌(H. pylori)」陽性,我該怎麼辦?
幽門螺旋桿菌為世界衛生組織認定「第一級致癌物」
胃癌在全球發生率是排名第五、死亡率第三的癌症,在台灣為死因排名第八的癌症。高達90%的胃癌和幽門桿菌(Helicobacter pylori)感染有關,幽門螺旋桿菌是少數可在胃中存活的細菌,感染者除了罹患胃癌的風險增加六倍,幽門桿菌亦是腸胃道多種疾病的始作俑者,感染幽門桿菌90%會有慢性胃炎,1-4%會進展成胃癌。幽門桿菌感染者終其一生,有15-20%人會罹患胃潰瘍或十二指腸潰瘍。
家庭成員相互傳染是幽門桿菌感染的重要來源
據統計,全球幽門桿菌的盛行率成人估計為42.8%、孩童約為34.0%,家庭成員相互傳染是幽門桿菌感染的重要來源,多數感染者皆是在孩童或青少年時期受到已帶菌的家庭成員傳染,目前孩童與青少年的盛行率約為10%,20歲以上成年人幽門桿菌的年齡標準化盛行率約為32%,其中高風險地區的盛行率更可達60%。目前研究指出,若以家庭為單位進行幽門桿菌篩檢及治療,將可提高除菌治療率與降低再次感染。
何人建議接受幽門桿菌篩檢?根治幽門桿菌顯著降低胃癌風險
一等親屬有胃癌病史、50歲以上或居住在胃癌中高風險地區民眾罹患胃癌的風險較高,目前指引建議要接受幽門桿菌篩檢。過去的研究顯示,若能在胃癌或癌前病變發生之前就根除幽門桿菌,可以顯著降低胃癌的發生風險。
幽門桿菌的篩檢方式
幽門桿菌的檢測可以區分為非侵入性及侵入性,非侵入性方式包括:碳13尿素吹氣法、糞便抗原檢驗及血清學檢驗。侵入式檢查藉由做胃鏡時切片取樣檢測,包括快速尿素酶測試、胃黏膜組織染色檢查及細菌培養,準確性皆高於 90%。
非侵入式幽門桿菌檢驗之比較如下表:
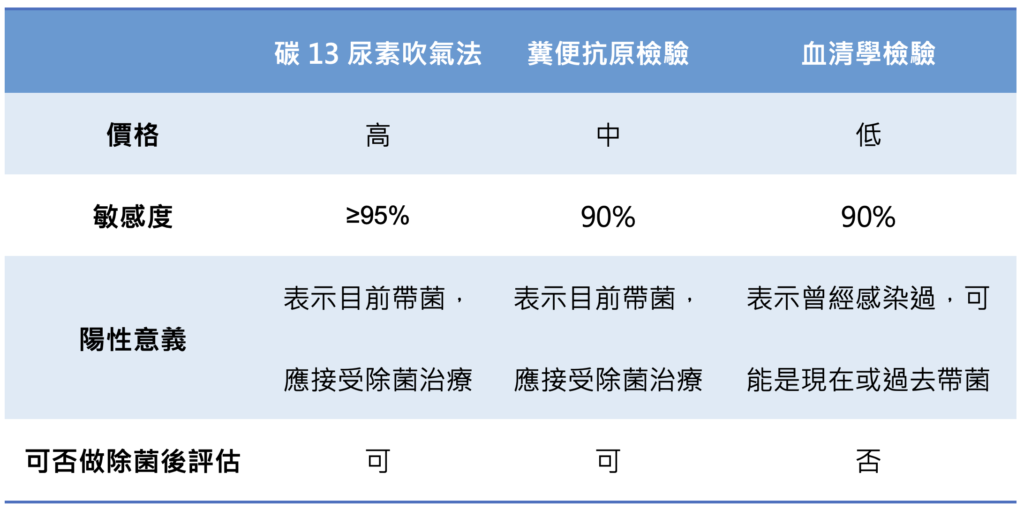
必須注意的是,碳13尿素吹氣法雖然準確度高,受檢測者須停用質子幫浦抑制劑(PPI)至少2 週,抗生素或鉍劑則至少需停用4週才不會影響準確度。
幽門桿菌的根除治療
目前共識指引建議篩檢出幽門桿菌陽性應接受除菌治療。由於克拉黴素 (Clarithromycin)抗藥性日漸升高,目前臺灣多數地區克拉黴素的抗藥性介於 15%-20% 之間,克拉黴素抗藥性高於15%的地區使用傳統三合一療法已經不建議,使用四合一抗生素及質子幫浦抑制劑(PPI)兩週還有9成以上的除菌率。
部分民眾在治療會有些許副作用,包括噁心、嘔吐、頭暈、腹部不適、腹瀉、食慾不佳等,若有服用鉍劑排便顏色會較深,甚至是黑便,此為鉍劑代謝後的變化,非消化道出血。此外除菌處方可能與病患平時服用的慢性用藥有交互作用,例如降膽固醇藥物(statin類),以及酒精、葡萄柚等,服藥期間須遵照指示停用或避免食用。
結語
透過篩檢以及根除幽門桿菌,可大幅降低胃癌的發生,達到預防的效果。對消化道的不適及消化性潰瘍皆有助益,即使患者沒有任何症狀或是因幽門桿菌導致消化性潰瘍等疾病發生,幽門桿菌胃炎仍應該被定義為一種感染性疾病來做治療。
幽門桿菌為經口傳染,個人生活及飲食之衛生改善可以降低感染的風險。由於家庭內交互感染亦是再感染的原因之一,因此,帶菌者成功除菌後,皆須注意個人生活及飲食之衛生型態改善外,其同住家庭成員亦可考慮接受篩檢,以降低他們新感染或除菌者再感染的風險。
